
Die Dinge sind nicht immer so offensichtlich, wie sie scheinen
Haniyah lebt mit BBS
Haniyah lebt mit dem Bardet-Biedl-Syndrom (BBS), einer seltenen genetischen Erkrankung, die mit dem Melanocortin-4-Rezeptor (MC4R) in Verbindung steht. Trotz der Präsenz charakteristischer Symptome blieb die Diagnose lange Zeit aus.
Wie andere Patienten mit einer nicht diagnostizierten seltenen Erkrankung des MC4R-Signalwegs litt Haniyah jahrelang unter unstillbarem Hunger (Hyperphagie), was dazu führte, dass sie in jungen Jahren übergewichtig wurde und einem erhöhten Risiko für lebensbedrohliche Komplikationen aufgrund von Adipositas ausgesetzt war.1,2
Sie erhielt die benötigte Unterstützung, als ihr Arzt ihre Symptome neu betrachtete die klinischen Merkmale erkannte und sie dann umgehend zur genetischen Diagnostik überwies.
Nicht diagnostizierte Erwachsene mit BBS können neben den anderen Herausforderungen, die die Erkrankung an sich mit sich bringt, einem erheblichen langfristigen Risiko für potenziell lebensbedrohliche Komplikationen ausgesetzt sein, die bei allgemeiner Adipositas beobachtet werden.1,3,4

BBS ist eine seltene Erkrankung des MC4R-Signalwegs und kann sich auf vielfältige Weise äußern2,5,6
Aufgrund der vielen genetischen Varianten, die BBS verursachen können, gibt es keinen „typischen” Patienten. Die klinischen Merkmale variieren in ihrer Schwere – einige Patienten können viele klinische Merkmale aufweisen, andere weniger2,6
Hyperphagie und die daraus resultierende Adipositas sind jedoch zwei der frühesten und belastendsten Symptome der Erkrankung7
Es ist wichtig, alle klinischen Merkmale von BBS zu kennen, um eine umfassende klinische Beurteilung durchführen zu können.2
"Seltene" Hinweise
Können Sie alle Hinweise finden, um eine korrekte BBS-Diagnose zu stellen?
Das Versteckte sichtbar machen
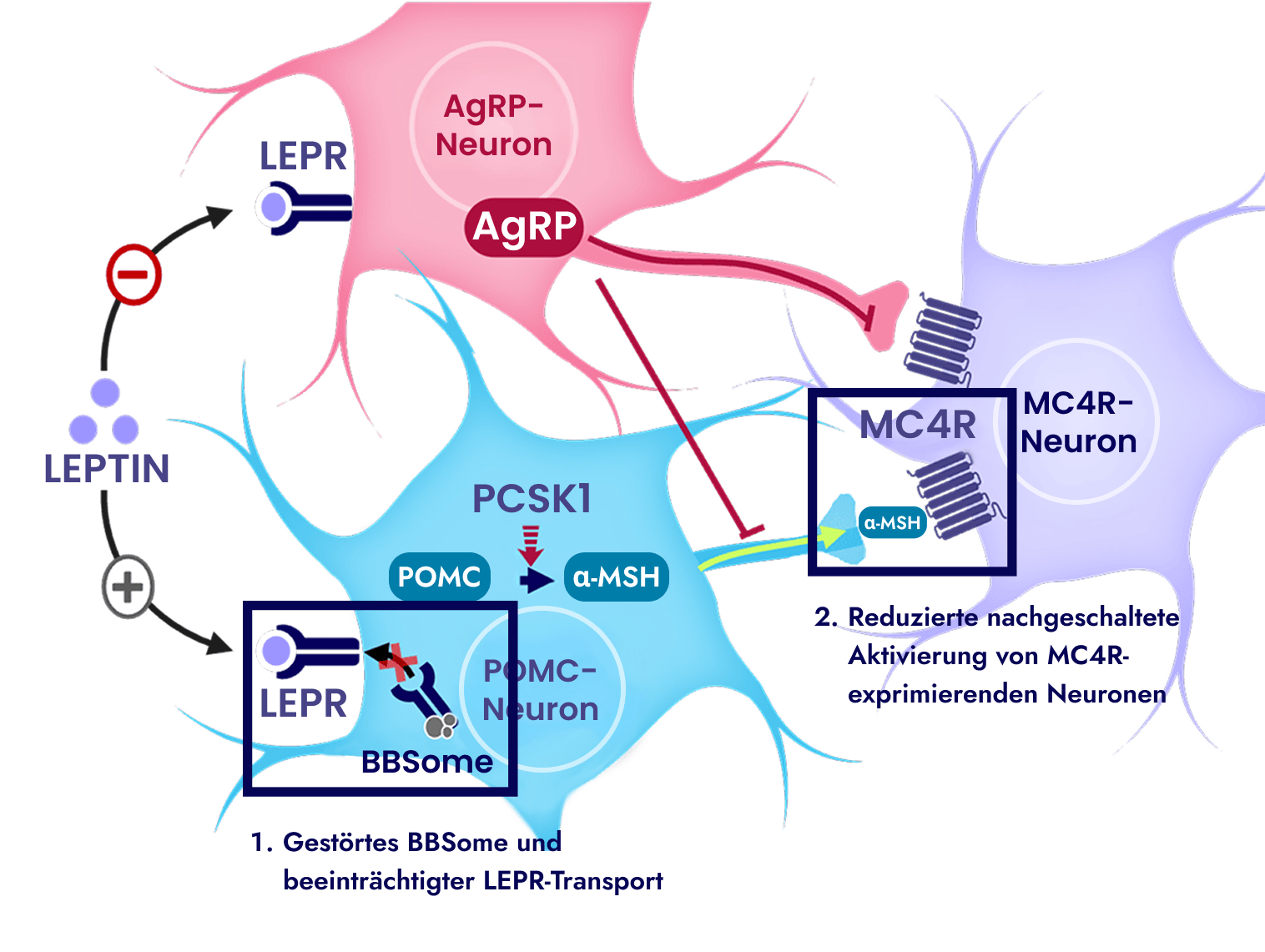
Der MC4R-Signalweg
Erfahren Sie mehr über den Mechanismus des MC4R-Signalwegs und darüber, wie dessen Beeinträchtigung zu BBS und damit einhergehender Hyperphagie und frühkindlicher Adipositas führen kann.
Adipositas bei BBS kann früh auftreten und progressiv sein2
Wie bei vielen anderen Patienten mit BBS kam die Diagnose bei Haniyah spät, aber sie war unerlässlich, um ihr die individuelle Versorgung zukommen zu lassen, die sie benötigte.9
Eine späte Diagnose kann neben den anderen Herausforderungen, die die Erkrankung an sich mit sich bringt, mit einem erheblichen langfristigen Risiko für potenziell lebensbedrohliche Komplikationen einhergehen, die bei allgemeiner Adipositas beobachtet werden.2,3,4
Schnelles Handeln ist entscheidend, da die richtige Diagnose eine patientenindividuelle Behandlung und eine verbesserte Versorgung ermöglichen.2

Neu bewerten. Erkennen. Überweisen.
Durch eine Neubewertung der klinischen Merkmale von BBS, die Identifikation der zugrunde liegenden Ursache für Hyperphagie und frühmanifeste Adipositas owie die frühzeitige Veranlassung genetischer Diagnostik können Sie wesentlich zur Diagnosestellung von BBS beitragen. Dies ermöglicht, die Patienten mit der koordinierten Unterstützung eines multidisziplinären Teams auf den geeigneten Behandlungsweg zu bringen.2,9
Denken Sie an Ihre Patienten mit einer langjährigen Adipositas-Vorgeschichte zurück – könnten sie an einer nicht diagnostizierten seltenen neuroendokrinen Erkrankung leiden?
Wenn Sie Anzeichen erkennen, ziehen Sie eine zeitnahe genetische Diagnostik in Betracht.
Haben Sie eine bestimmte Frage?
Wenn Sie nicht finden, wonach Sie suchen, oder ein Thema ausführlicher besprechen möchten, wenden Sie sich an unser Team.
Literatur:
- 1. Lister NB, et al. Nat Rev DIs Primers. 2023;9(1):10.1038/s41572-023-00435–4
- 2. Dollfus H, et al. Eur J Hum Genet. 2024;32(11):1347–1360
- 3. Choquet, H, Meyre, D. Genome Med 2. 2010;2(36)
- 4. Wrzosek M, et al. Obes Surg. 2018;28(12):3902–3909.
- 5. Forsythe E, et al. Orphanet J Rare Dis. 2023;18(1):182
- 6. Forsythe E, et al. Front Pediat. 2018:6:23.
- 7. Forsythe E, et al. Eur J Hum Genet. 2013:21:8–13
- 8. Malhotra S, et al. J Pediatr Genet. 2021;10;194–203
- 9. Huvenne H, et al. Obes Facts. 2016;9:158–73